De HPV-test werd besproken op de jongste medicomut. De nomenclatuur zal worden aangepast zodat de HPV-test het primaire onderzoek wordt voor de screening op baarmoederhalskanker in de leeftijdsgroep van 30 tot 64 jaar.
Baarmoederhalskanker wordt momenteel in België opgespoord door cytologisch onderzoek van een baarmoederhalsuitstrijkje. De Riziv-nomenclatuur voorziet in de terugbetaling van dit preventieve onderzoek om de 3 jaar. Jongeren (meisjes en jongens) worden ook gevaccineerd tegen het humaan papillomavirus in het kader van vaccinatieprogramma's georganiseerd door de regio's. HPV-vaccins worden ook terugbetaald door het Riziv voor inhaalvaccinaties voor jongeren tot 19 jaar.
De federale overheid zal HPV-screening en cytologie blijven financieren via het Riziv voor stalen genomen uit de baarmoederhals door de huisarts of gynaecoloog tijdens een gynaecologisch onderzoek.
De nomenclatuur zal echter worden aangepast zodat de HPV-test het primaire onderzoek wordt voor de screening op baarmoederhalskanker in de leeftijdsgroep van 30 tot 64 jaar. Bij een afwijkend resultaat wordt een cytologisch vervolgonderzoek gepland, met of zonder colposcopie. Voor vrouwen tussen 25 en 29 jaar blijft een cytologisch onderzoek de eerste fase van de screening. Alle diagnostische of therapeutische onderzoeken die nodig zijn na de screening worden volledig vergoed door het Riziv.
- Voor vrouwen tussen 25 en 29 jaar wordt een cytologisch onderzoek om de 3 kalenderjaren nog steeds aanbevolen als screeningstest. In deze leeftijdsgroep komen HPV-infecties vaak voor, maar ze verdwijnen meestal spontaan. Primaire screening op HPV zal in deze groep waarschijnlijk veel vals-positieven opleveren, wat leidt tot onnodige extra tests en overbehandeling (conisaties) met obstetrische gevolgen (baarmoederhalsinsufficiëntie).
- Voor vrouwen tussen 30 en 64 jaar wordt de primaire screening op HPV elke 5 jaar uitgevoerd. Hoog-risico HPV-types 16 en 18 moeten worden getest en getypeerd. Andere varianten worden geclassificeerd als "overig". Bij een positief resultaat wordt aanvullende cytologie uitgevoerd en het triage-algoritme kan al dan niet worden gevolgd door een aanvullende colposcopie.
- Na de leeftijd van 64 jaar kan nog inhaal- of uitstroomscreening worden uitgevoerd als er in de afgelopen 10 jaar geen screening heeft plaatsgevonden. Co-testen wordt in dit geval aanbevolen, omdat de kwaliteit van cytologie afneemt met de leeftijd.
Voor diagnostische of therapeutische follow-up worden slechts één HPV-test en één cytologische test per jaar vergoed. De behandelend arts moet de wetenschappelijke richtlijnen volgen bij het voorschrijven van de benodigde test(s) en bij het hervatten van het gebruikelijke screeningsprogramma.
Vaker screenen kan worden vergoed door melding bij de behandelend arts van de verzekeraar. Het gaat om een eenmalige melding die recht geeft op vergoeding zolang verscherpt toezicht nodig is. De patiënt valt dan in de categorie "tijdelijk" risico. Bij klinische verschijnselen kunnen op elk moment testen buiten het screeningsprotocol worden uitgevoerd. De indicaties worden duidelijk beschreven in de nomenclatuur (postmenopauzaal bloedverlies, enz.).
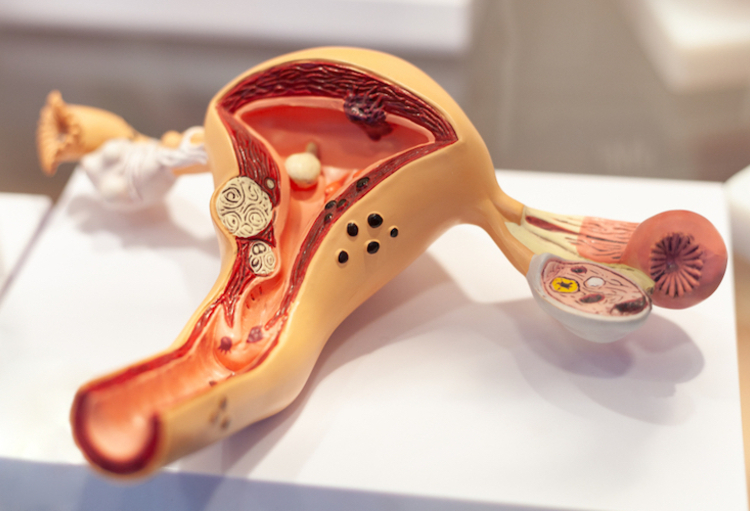
Even recapituleren: in 2021 werd bij 641 vrouwen in België invasieve baarmoederhalskanker vastgesteld. In 2020 (meest recente cijfers van Statbel) stierven 144 vrouwen aan baarmoederhalskanker. In de meeste gevallen wordt baarmoederhalskanker veroorzaakt door het humaan papillomavirus (HPV), dat voornamelijk wordt overgedragen via seksueel contact. Er zijn meer dan 150 soorten HPV, waarvan er een dozijn baarmoederhalskanker kunnen veroorzaken en daarom hoog-risicotypes worden genoemd. HPV-types met een hoog risico kunnen worden opgespoord met HPV-tests op basis van DNA of RNA.
















Laatste reacties
Bart Lelie
16 februari 2024Allereerst: de afbeelding boven dit artikel gaat over baarmoederkanker, wat dus geen baarmoederhalskanker is en waarvoor geen screening bestaat.
Het is jammer dat minister VDB hardnekkig vasthoudt aan primarie HPV screening terwijl cotesting bewezen beter is en zelfs goedkoper is in de Belgische setting. Hij beschikt over het artikel van 2023. Kleine broer Luxemburg heeft dit al een paar jaar geleden ingevoerd, maar ja...
Wat de baarmoederhalsscreening nodig heeft is PR en omkadering zodat het deelnamepercentage van slechts 60% minstens 80% wordt. En uiteraard moet de HPV vaccinatie landelijk ruim 90% worden.
Op die manier wordt baarmoederhalskanker een zeldzame kanker en heeft screening geen zin meer. Dat budget kan dan ingezet worden in andere kankerscreeningen die frekwenter zijn (bv longkanker).
Het beleid in België blijft achter lopen...
Jean-Marie HUBRECHTS
15 februari 2024voor vrouwen tussen 30 en 64 met een positief resultaat zou vaccinatie moeten overwogen worden en terugbetaald.